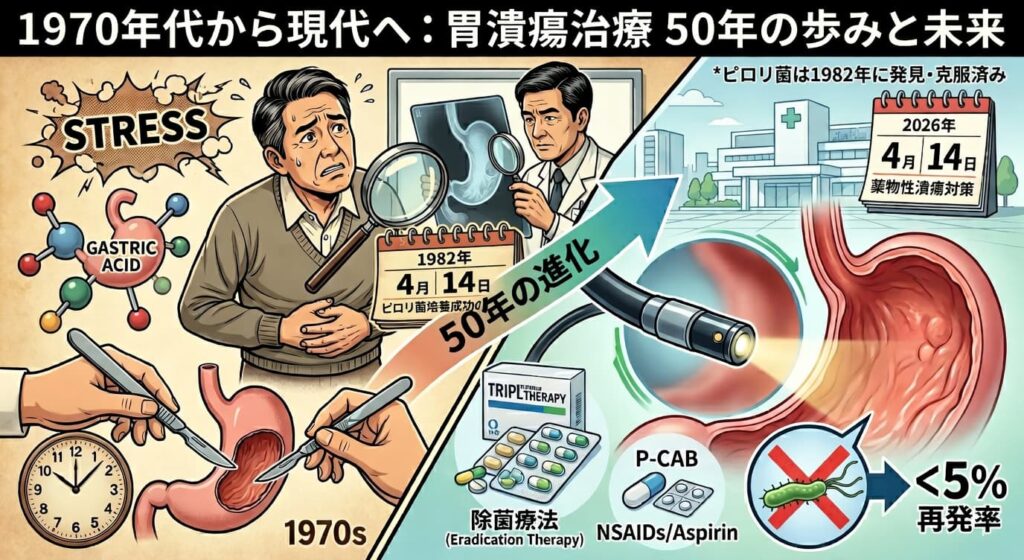
4月14日はピロリ菌培養成功の日。1970年代の『ブラック・ジャック』連載当時から現代まで、胃潰瘍治療はどう進化したのか?ピロリ菌の発見、震災による急性ストレス、NSAIDs等の常用薬の影響まで、消化器内科専門医が50年の歩みと最新の内視鏡治療を詳しく解説します。
1. 1970年代の胃潰瘍治療 — 「ストレスと胃酸」が主な原因と考えられていた時代
当時、胃潰瘍の原因はストレスによる胃酸の過剰分泌や生活習慣の乱れとされていました。強力な胃酸抑制薬がまだ十分に普及しておらず、重症の場合には胃の出口側を大きく切除する手術(胃切除術) が選択されることもありました。手術は体への負担が大きく、入院期間も長く、再発の不安が残る治療でした。患者さんにとって、日常生活や仕事への影響が大きい時代だったのです。
2. 大きな転機 — ピロリ菌の発見(1980年代)
1982年(日本では1983年頃に報告)、オーストラリアの病理医であるJ. Robin Warrenと当時研修中の医師Barry J. Marshallにより、胃の中に**ヘリコバクター・ピロリ(ピロリ菌)**という細菌が存在し、胃炎や潰瘍の多くに関わっていることが明らかにされました。
1. 「偶然」が味方した5日間
それまで、彼らは何度も培養を試みていましたが、通常の細菌培養のルールに従って48時間で培養器(インキュベーター)から取り出していたため、増殖の遅いピロリ菌を見つけることができずにいました。
しかし、1982年のイースター休暇中、たまたま5日間(金曜日から火曜日まで)培養器の中が手付かずの状態になったことで、ピロリ菌が目に見える大きさのコロニーにまで成長し、初めてその姿を確認することができました。
2. 医療の常識を覆した発見
当時の医学界では「胃の中は強酸性であるため、細菌は生息できない」というのが絶対的な常識でした。そのため、二人の発見は当初なかなか受け入れられませんでした。
マーシャル博士は、自らピロリ菌の培養液を飲んで急性胃炎を発症させ、除菌によってそれが治ることを証明するという、非常に身体を張った実験を行ったことでも知られています。この発見は医学界に大きな衝撃を与え、2005年にノーベル生理学・医学賞を受賞しています。
- ピロリ菌は胃潰瘍・十二指腸潰瘍の主要な原因の一つです。
- ストレスは症状を悪化させる要因にはなりますが、「主犯」ではありません。
- 感染していても、すべての人が潰瘍になるわけではなく、生活習慣や遺伝的要素も影響します。
日本では2000年に胃・十二指腸潰瘍に対する除菌療法が保険適用となり、2013年には慢性胃炎への適用も拡大されました。
3. 現代の治療 — 内視鏡と除菌療法で低侵襲に
現在、胃潰瘍の診断・治療は高精細内視鏡検査で潰瘍の状態、出血リスク、ピロリ菌感染の有無などを詳細に確認した上で行います。
ピロリ菌が陽性の場合、通常1週間程度の除菌療法(胃酸を抑える薬+2種類の抗菌薬の組み合わせ)で原因を根本から除去できます。
除菌療法の主な利点:
- 胃潰瘍・十二指腸潰瘍の再発率が大幅に低下
- 手術を回避できるケースが大幅に増加
- 日常生活を保ちながら治療が可能
驚くべきは、その再発率の変化です。かつては薬で治っても1年以内に50〜80%が再発を繰り返していましたが、ピロリ菌除菌に成功すれば、再発率は5%以下(多くの研究で1年以内に極めて低率)にまで抑えられます。
まさに『一生付き合う持病』から『根本から治せる病気』へと変わったのです。
さらに、除菌は胃潰瘍の治療だけでなく、胃がんリスクの低減にも寄与するとされ(多くの報告で約30〜40%程度のリスク減少)、特に早期胃がん内視鏡治療後の二次がん予防効果が強いとされています。
ただし、除菌後も胃粘膜の萎縮が残っている場合などは、定期的な内視鏡検査が重要です。
| 1970年代(連載当時) | 現代(2026年 ) | |
| 主な原因 | ストレス・胃酸過多 | ピロリ菌感染、NSAIDs |
| 診断方法 | バリウム検査・問診 | 胃内視鏡(胃カメラ) |
| 治療法 | 長期入院や胃切除手術 | ・制酸剤(H2B、PPI、P-CAB) ・除菌療法 |
| 再発率 | 高い(50-80%) | 劇的に低下(<5%) |
4. 変化する「潰瘍の原因」 — NSAIDs・アスピリン潰瘍の増加
近年、衛生環境の改善とともに若年層を中心にピロリ菌の感染率は著しく低下しています。しかし、それに代わって増えているのが、痛み止めや血流を良くする薬による**「薬物性潰瘍」**です。
- NSAIDs胃潰瘍: 関節痛や腰痛などで広く使われる非ステロイド性抗炎症薬(ロキソニンやボルタレンなど)が、胃粘膜を守る成分を減らしてしまい、潰瘍を引き起こします。
- アスピリン潰瘍: 心筋梗塞や脳梗塞の予防として服用される「血液をサラサラにする薬(低用量アスピリン)」も、胃粘膜への負担となり、時に自覚症状のないまま深い潰瘍や出血を招くことがあります。
5. 日本特有の課題 — 自然災害と「震災潰瘍(災害潰瘍)」
一方で、日本という国において無視できないのが**「震災潰瘍」**の存在です。
1970年代には「胃潰瘍=ストレスの病気」と考えられることが多かった背景には、実際に強いストレスが潰瘍の悪化に関わるケースが観察されていたからです。たとえば、1995年の阪神・淡路大震災の後には出血を伴う胃潰瘍の増加が報告され(Aoyama et al., Am J Gastroenterol 1998;93(3):311-6)、さらに2011年の東日本大震災の後にも同様の現象が確認されました(Kanno T et al., J Gastroenterol 2013;48(4):483-90)。 被災地では、消化性潰瘍全体が約1.5倍に増加し、特に出血を伴う潰瘍が約2.2倍に増加したことが報告されています。また、ピロリ菌や痛み止め(NSAIDs)が関与していない潰瘍の割合も増加していました。この結果は、強い精神的・身体的ストレス(不安、避難生活、喪失体験など)が胃粘膜の防御機能を弱め、潰瘍の悪化や出血を招きやすいことを示しています。
ストレスは「主犯」ではないが「最強の引き金」になる
現代医学では、胃潰瘍の多くはピロリ菌や薬物(NSAIDs)が原因であると整理されています。しかし、大震災のような逃げ場のないストレスは、胃粘膜の防御機能を一瞬で突き破る**「最強の引き金」**になり得ます。
これからの課題:除菌後のフォローアップ
「除菌=完治(上がり)」と思われがちですが、専門医が最も注意を払うのは**「除菌後胃がん」**です。
- 除菌成功後もリスクはゼロにならない: ピロリ菌が去った後の胃は、いわば「火事が消えた後の焼け跡」の状態です。
- 内視鏡の重要性: 炎症が消えることで、逆に小さながんが見つけにくくなる(周囲の組織に紛れる)ケースがあります。
現代の専門医の役割
ピロリ菌がいないからといって、胃潰瘍のリスクがゼロになったわけではありません。 高齢化社会に伴い、多くの患者さんが何らかの常用薬を抱えています。私たちは内視鏡検査の際、単に潰瘍の有無を見るだけでなく、**「患者さんがどのようなお薬を飲んでいるか」**という背景まで含めて、総合的に胃の健康を守る役割を担っています。
まとめ:50年で胃潰瘍は「身近に治せる病気」に変わりました1970年代には大がかりな手術が検討された胃潰瘍も、現在は多くの場合、内視鏡検査と短期間の内服治療で対応可能です。
本記事は一般的な情報提供を目的としており、個別の診断・治療については必ず専門医にご相談ください。
